В 2016 г. рабочей группой экспертов по функциональным расстройствам желудочно-кишечного тракта был подготовлен Римский консенсус IV [1] (в дальнейшем по тексту Консенсус IV), в соответствии с которым в рубрику Е «Расстройства желчного пузыря (ЖП) и сфинктера Одди (СО)» включены разделы:
- Е1 «Билиарная боль»;
- Е1а. «Функциональное расстройство ЖП»;
- Е1b. «Функциональное расстройство СО билиарного типа»;
- Е2 «Функциональное расстройство СО панкреатического типа».
При этом принятая Международная классификация болезней, которой практические врачи пользуются в настоящее время, выделяет под рубрикой К. 82.8 «дискинезию желчного пузыря и пузырного протока», и в медицинской документации какое-то время еще будет встречаться представленное выше терминологическое обозначение.
Термин «дискинезии желчевыводящих путей» (ДЖВП) подразумевает расстройства их моторики в результате аномальной двигательной функции ЖП (нарушение опорожнения) и/или СО (повышенный тонус). Дискинезия характеризуется измененным тонусом СО, дискоординированным сокращением желчных протоков и уменьшением опорожнения желчной системы. У пациентов с ДЖВП при проведении инструментальной диагностики обычно не наблюдают желчных камней. ДЖВП характеризуется симптоматической желчной коликой без признаков желчнокаменной болезни и диагностируется путем оценки опорожнения ЖП при стимуляции холецистокинином (ХЦК) во время холесцинтиграфии. Этот клинический признак был признан в диагностике ДЖВП у взрослых в течение более чем двух десятилетий [2, 3]. Однако, холесцинтиграфия значительно повышает стоимость обследования и сопряжена с лучевой нагрузкой. Помимо этого данный метод доступен далеко не во всех лечебных учреждениях, особенно на уровне поликлинического звена. В связи с этим его часто заменяют на эндоскопическое ультразвуковое исследование (эУЗИ) панкреато-билиарной области.
ЭПИДЕМИОЛОГИЯ
ДЖВП в клинической практике также известны как хронический холецистит, синдром пузырного протока, спазм ЖП или функциональное расстройство ЖП. Клинически ДЖВП проявляется наличием болей в правом верхнем квадранте или симптомами желчной колики при отсутствии желчных камней или сладжа [4]. В индустриально развитых странах ДЖВП отмечаются примерно у 5% взрослого населения (хотя у лиц старше 60 лет наблюдаются с частотой примерно 25%). ДЖВП значительно чаще встречаются у женщин, чем у мужчин (соответственно 20% и 8%). Постхолецистэктомический синдром в 30–40% случаев обусловлен дисфункцией СО (ДСО) [5].
Классическая билиарная боль, которая возникает при наличии камней в ЖП и желчно-выводящих путях (ЖВП), представляет собой симптоматический холелитиаз. На самом деле, только у 13% пациентов с билиарной болью обнаруживаются камни в ЖП и ЖВП, что означает, что большинство 70-90% больных с желчными камнями никогда не испытывают желчные симптомы. Такие диспептические жалобы как отрыжка, вздутие живота, метеоризм, изжога и тошнота не характерны для заболеваний ЖП и ЖВП. Поэтому не удивительно, что холецистэктомия часто не снимает такие неоднозначные симптомы у пациентов с инструментально подтвержденными камнями в ЖП и не может облегчить симптомы у 10-33% пациентов с камнями в ЖП. Если боль в животе диагностируется как билиарная, а в результате это функциональное расстройство кишечника, такое как синдром раздраженной толстой кишки, то холецистэктомия не обеспечит благоприятный исход [6].
ПАТОФИЗИОЛОГИЯ
ДЖВП часто диагностируется при низкой фракции выброса ЖП при холецистокинин-стимулированной холесцинтиграфии (ХЦК-С ХСГ). Хотя отношения между низкой фракцией выброса и течением заболевания остается неясным, нарушение моторики ЖП может еще и играть роль в патогенезе симптомов, связанных с его воспалением, которое встречается часто. Микролитиаз (билиарный сладж) связан с задержкой фракции выброса и хорошо диагностируется на сцинтиграфии. При проведении исследования обнаруживается несколько дефектов в сократимости ЖП, включая спонтанную активность и аномальные реакции на ХЦК-стимуляции. Некоторые пациенты могут иметь внутренние дефекты в сократимости, а небольшие дефекты в составе желчи также могут играть свою роль. Исследования показали увеличение давления СО у больных с дискинезией ЖП, но без корреляции между фракцией выброса ЖП и давлением СО. Дисфункция ЖП может представлять собой как более обобщенное нарушение моторики, так и реализовываться при синдроме раздраженного кишечника, хроническом запоре, и, возможно, гастропарезе. Экспериментальные данные выявили несколько молекул, которые связывают воспаление с подвижностью ЖП, наиболее важными из которых могут быть простагландины E2 (PGE2) [3].
На рис. 1 проиллюстрированы возможные этиологические механизмы и результаты у пациентов с ДЖВП.
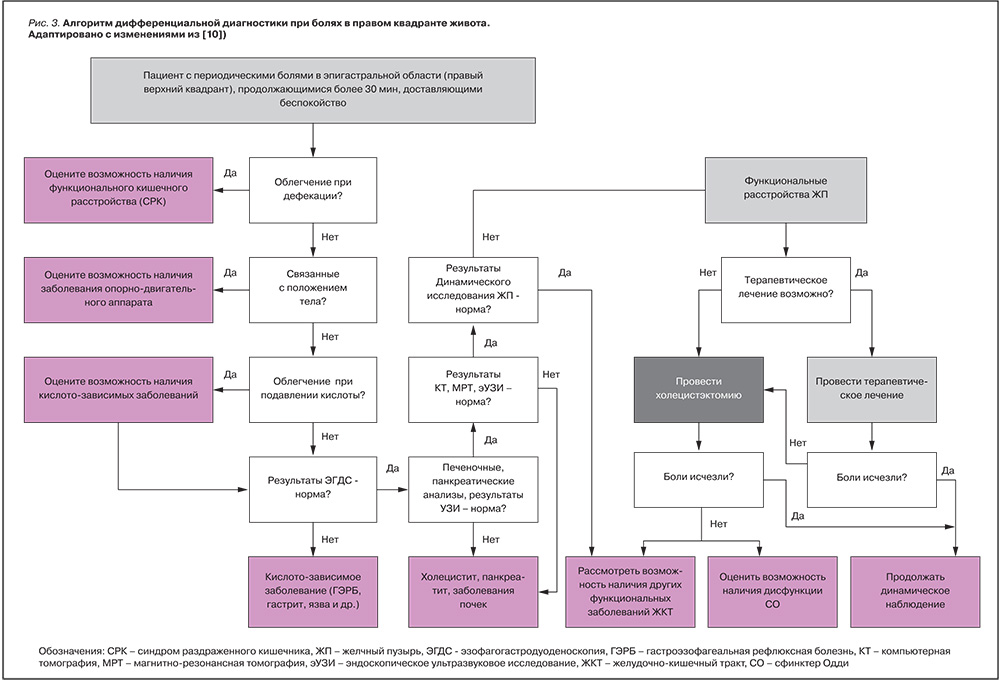
Один из подходов наблюдения пациентов с билиарной болью представлен на рис. 2.
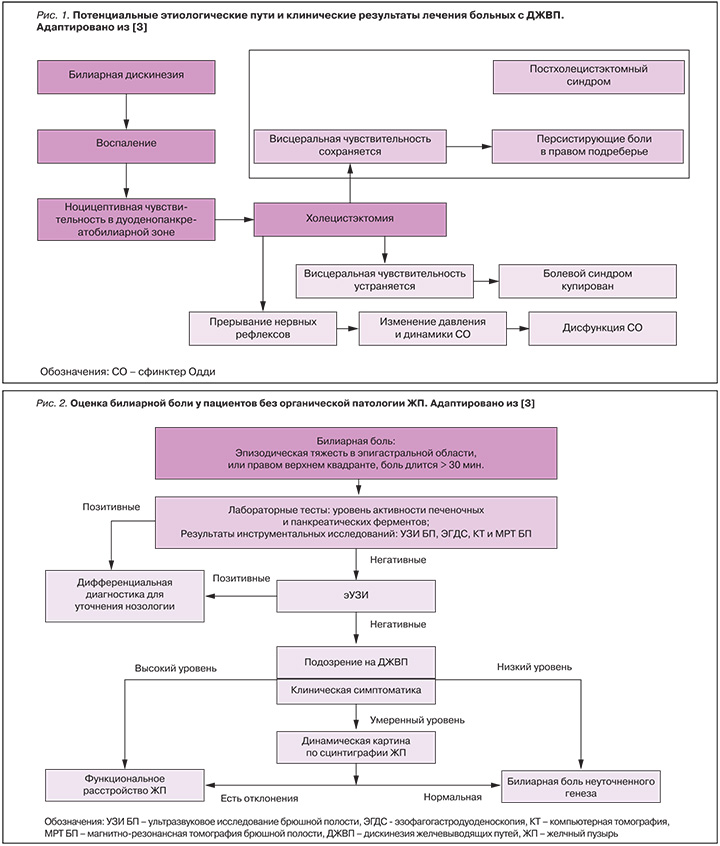
У больных с билиарной болью и негативными результатами исследований (включая эУЗИ) решение приступить к холецистэктомии или динамической визуализации ЖП будет зависеть от клинических симптомов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ
Различают первичные и вторичные ДЖВП
Первичная ДЖВП встречается относительно редко и наблюдается при отсутствии органических изменений со стороны ЖП и внепеченочных желчных протоков. При этом снижение сократительной функции ЖП может быть связано как с уменьшением мышечной массы, так и со снижением чувствительности рецепторного аппарата к нейрогуморальной стимуляции. Рассматривая причину ДЖВП, следует учитывать и роль в происхождении дискинезий психогенных факторов, чаще так называемых «соматовегетативных расстройств»: неврозов, депрессий, реже психических заболеваний. Большое значение в формировании функциональной патологии имеют стрессовые факторы, отрицательные эмоции, формирующие очаги «застойного» возбуждения в гипоталамусе, ретикулярной формации. Известно, что нарушение подвижности нервных процессов в коре головного мозга приводит к ослаблению регуляции высших вегетативных центров, расстройству нейрогуморальных регуляторных механизмов, а затем и к нарушению моторики ЖВП. Длительная первичная ДЖВП может обусловить застой желчи в ЖП, что нарушает ее коллоидную стабильность и способствует возникновению воспалительного процесса и камнеобразования в билиарной системе.
Вторичная ДЖВП относится к двигательным расстройствам, обусловленным интероцептивными влияниями со стороны соседних органов, особенно в условиях патологии последних, и рассматривается как реакция желчевыделительного аппарата на патологические процессы, происходящие в первую очередь в брюшной полости. Вторичные ДЖВП также могут наблюдаться при гормональных расстройствах: лечении соматостатином, при синдроме предменструального нарушения, беременности, после резекции желудка, наложения анастомозов, ваготомии, системных заболеваниях, целиакии, диабете, гепатите, циррозе печени, еюностомии, а также при наличии воспаления и камней в ЖП. Для большинства больных, перенесших холецистэктомию, характерна недостаточность СО с непрерывным истечением желчи, реже отмечается его спазм; после дистальной резекции желудка возникает снижение продукции гормонов с вытекающими моторными расстройствами.
Можно выделить следующие причины развития ДЖВП:
- рефлекторные влияния (патологическая интероцепция);
- нарушения нейрогуморальной регуляции;
- эндокринные факторы;
- психогенные влияния.
Длительно существующие функциональные расстройства приводят к развитию органических поражений желчевыводящего тракта. Так, ДЖВП, особенно гипотонические, вызывая застой желчи, обусловливают нарушение ее коллоидной стабильности, абсорбционной функции пузыря, включение механизма перекисного окисления, что влечет за собой цепь изменений в системе желчеобразования и желчевыделения, создавая замкнутый круг. Таким образом, ДЖВП является одним из обязательных факторов, участвующих в формировании билиарного литогенеза [7].
КЛИНИЧЕСКИЕ ПРИЗНАКИ
Основным клиническим симптомом, характеризующим ДЖВП, является абдоминальная боль разной интенсивности: от ощущения дискомфорта до выраженной «билиарной» боли, которая локализуется в эпигастрии или правом верхнем квадранте живота. Боли могут иррадиировать в спину, в правую подлопаточную область, шею.
ФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА ЖП
Консенсус IV выделяет следующие основные диагностические критерии:
Е1. Билиарная боль проявляется в эпигастрии и/или правом верхнем квадранте:
- Восстанавливается до устойчивого уровня и длится 30 мин. или дольше.
- Появляется с различными интервалами (не ежедневно).
- Боли (умеренные или сильные) могут нарушать повседневную активность и нередко являются основанием для госпитализации.
- Не существенно (<20%) связанные с моторикой кишечника.
- Незначительно (<20%) уменьшаются с помощью изменения положения тела или кислотной супрессии.
Вспомогательные критерии:
Боль может ассоциироваться с:
- Тошнотой и рвотой.
- Иррадиацией в спину и / или в правую подлопаточную область, шею.
- Пробуждением от сна.
Функциональное расстройство ЖП (Е1а):
- Билиарная боль.
- Отсутствие желчных камней или другой структурной патологии.
Вспомогательные критерии:
- Низкая фракция выброса ЖП на сцинтиграфии.
- Нормальные ферменты печени, билирубин и отношение амилазы/липазы.
В связи с тем, что диагноз, в первую очередь, ставится методом исключения, то его достоверность зависит от точности и информативности методов исследования. УЗИ является обычным первичным исследованием, но эУЗИ является более чувствительным методом для обнаружения небольших камней и билиарного сладжа, а также может обнаружить небольшие опухоли и изменения при хроническом панкреатите.
Приведенные диагностические критерии характеризуют не только функциональные билиарные расстройства, но и позволяют провести дифференциальную диагностику, исключающую корешковый характер боли, функциональные расстройства кишечника и функциональную желудочно-дуоденальную дисмоторику. Это тем более важно, учитывая, что основным методом диагностики настоящего периода является метод дифференциальной диагностики, который выявляет признак, отличающий схожую патологию [8].
ОЦЕНКА ОПОРОЖНЕНИЯ ЖП
ХЦК-С ХСГ является популярным диагностическим тестом, но его значение спорно. Тест включает внутривенное введение технеция 99m (Tc 99m) - меченых аналогов гепатобилиарной иминодиуксусной кислоты. Эти соединения легко вводятся в желчный тракт и концентрируются в ЖП. Чистая кривая активности-времени для ЖП получается из последовательных наблюдений, а опорожнение ЖП выражается как фракция выброса, что представляет собой процентное изменение количества сокращений ЖП. Междисциплинарная группа Консенсуса IV предложила стандартизованный тест и подчеркнула, что для пациента является критическим шагом рассмотрение вопроса о том, следует ли выполнять ХЦК-С ХСГ, поскольку замедленное опорожнение наблюдается во многих случаях, включая другие функциональные нарушения желудочно-кишечного тракта. Инъекция ХЦК может вызвать боли в ЖП. Использование этого наблюдения для определения дальнейшей тактики ведения пациента может быть препятствием, потому что ХЦК также увеличивает подвижность кишечника, что может вызвать нежелательные симптомы. В некоторых странах подготовка ХЦК не одобрена для использования во врачебной практике [3].
Опустошение ЖП можно оценить с помощью ультразвукового сканирования после введения ХЦК или стимуляции жирной пищей, но эти методы не стали популярными. Предпринимаются попытки изучать фракцию выброса ЖП во время магнито-резонансной холангиопанкреатографии и компьютерной томографии (КТ), которые, как представляется, имитируют холесцинтиграфию.
Диагноз функциональных расстройств ЖП ставят на основании данных анамнеза, результатов физикальных методов исследования, данных лабораторно-инструментального обследования [9]. При сборе анамнеза особое значение придается оценке характера болевого синдрома:
- характер боли (ноющая, схваткообразная, колющая, режущая);
- иррадиация боли;
- причины возникновения;
- чувство тяжести в правом подреберье или в эпигастральной области;
- длительность болевого синдрома;
- чем сопровождается боль (тошнотой, рвотой, иногда с примесью желчи);
- от чего проходит.
При обследовании больного необходимо исключить симптомы воспаления ЖП:
- симптом Мерфи - непроизвольная задержка дыхания на вдохе при давлении на область правого подреберья;
- симптом Кера – боль при вдохе во время пальпации правого подреберья;
- симптом Ортнера – болезненность при поколачивании по краю правой реберной дуги;
- симптом Мюсси-Георгиевского (френикус-симптом) – болезненность при надавливании пальцем между ножками правой грудино-ключично-сосцевидной мышцы.
Лабораторные исследования:
- клинический анализ крови: лейкоцитоз (свидетельствует о присоединении к функциональным расстройствам воспалительного процесса; его выраженность коррелирует со степенью тяжести холецистита и влияет на исход);
- общий анализ мочи;
- копрограмма (при холепатиях в копрограмме капельки нейтрального жира плюс умеренное количество жирных кислот, каловые массы имеют блестящий цвет, тенденция к запорам);
- билирубин и его фракции;
- холестерин;
- аланинаминотрансфераза;
- аспартатаминотрансфераза;
- щелочная фосфатаза (при обострении холецистита умеренное повышение щелочной фосфатазы, билирубина, повышение аланинаминотрансферазы);
- гаммаглютамилтранспептидаза;
- общий белок и белковые фракции;
- амилаза сыворотки крови;
- определение холестеринового индекса (соотношение между содержанием в желчи желчных кислот и холестерина).
Инструментальное обследование:
- УЗИ печени, ЖП, поджелудочной железы;
- фракционное хроматическое дуоденальное зондирование с микроскопическим и биохимическим исследованием желчи;
- пероральная и внутривенная холецистография;
- сцинтиграфия ЖП и ЖВП;
- чрезкожная чрезпеченочная холангиография – с помощью иглы Хиба под контролем УЗИ пунктируется желчный проток и затем вводится водорастворимый контраст;
- эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ) с манометрией СО - позволяет выявить холедохолитиаз, стриктуры СО, первичный склерозирующий холангит;
- компьютерная томография – для диагностики опухолей ЖП, метастазов.
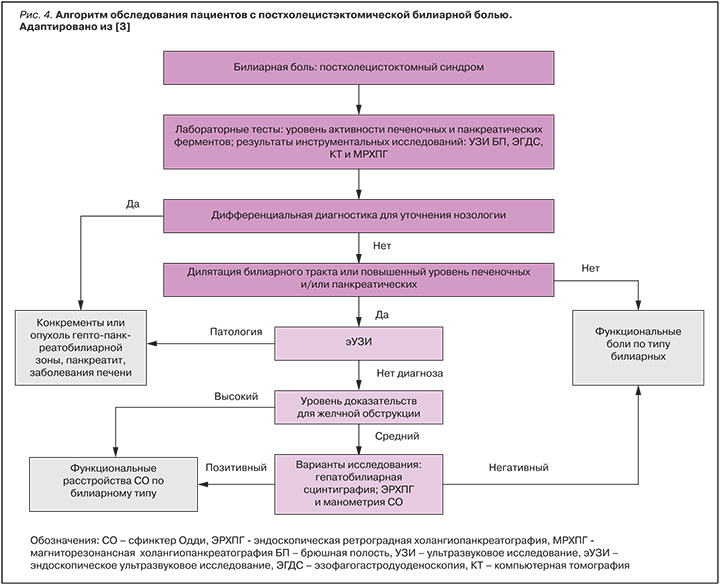
Дифференциальная диагностика дискинезии ЖП проводится с исключением заболеваний кишечника, опорно-двигательного аппарата, кислотозависимых заболеваний, а также с исключением холецистита, панкреатита и заболеваний почек. Схематически алгоритм дифференциальной диагностики пациентов с болями в верхнем правом квадранте живота представлен на рис. 3.
ФУНКЦИОНАЛЬНЫЕ РАССТРОЙСТВА СО
Дисфункция СО характеризуется частичным нарушением проходимости протоков на уровне сфинктера и может иметь как органическую (структурную), так и функциональную природу (нарушение двигательной активности, тонуса сфинктера холедоха и/или панкреатического протока). Клинически дисфункция СО проявляется нарушением оттока желчи и панкреатического сока.
Стеноз СО является аномалией с частичным или полным сужением сфинктера Одди вследствие хронического воспаления и фиброза. Основными условиями развития стеноза являются: холедохолитиаз, панкреатит, травматические хирургические вмешательства брюшной полости, неспецифические воспалительные заболевания кишечника и, редко, юкстапапиллярный дивертикул двенадцатиперстной кишки. Дисфункция СО может привести к желчным коликам. До одной трети больных с необъяснимой желчной коликой, особенно после холецистэктомии, с неизмененными внепеченочными билиарными протоками и протоками поджелудочной железы, имеют манометрические доказанные дисфункции СО. Этот тип дисфункции вызван реакцией ХЦК, приводящей к повышению базального давления или увеличению амплитуды и частоты схваток. В основе гипертонии СО чаще всего лежат психогенные воздействия (стрессы, эмоциональные перенапряжения), реализуемые через повышение тонуса блуждающего нерва.
Клинические проявления дисфункции СО:
- эпизоды выраженной устойчивой боли, локализованной в эпигастрии и правом верхнем квадранте живота;
- болевые эпизоды, длящиеся более 20 мин., чередующиеся с безболевым интервалом;
- повторяющиеся приступы в течение 3 и более мес.;
- устойчивость болевого синдрома, нарушающего трудовую деятельность;
- боль может начинаться после приема пищи, появляться в ночные часы, сопровождаться тошнотой и/или рвотой;
- отсутствие данных о структурных изменениях органов.
Дисфункция желчного протока сфинктера обычно рассматривается у больных с болями желчного типа после холецистэктомии, когда камни и другая патология исключены.
Многолетняя популярная классификация 3 клинических типов дисфункций СО [3], казалось, подтверждала тот факт, что вероятность аномальных результатов манометрии СО и облегчение при сфинктеротомии коррелируют с типами дисфункций. Вместе с тем, большинство данных когортных исследований были недостаточного качества и ни в одном из них не было показано такой корреляции [11]. Ранее рекомендации состояли в том, что пациентам с типом 1 (с расширенным желчным протоком и увеличенными ферментами печени) должна назначаться сфинктеротомия без манометрии, а для пациентов с типом II (расширенный проток или увеличенные ферменты печени) и типом III (отсутствие патологии) нужно было провести манометрию перед назначением сфинктеротомии [12]. По мнению исследователей, эта классификация устарела, и от нее следует отказаться. Большинство пациентов с 1 типом дисфункции СО имеет органический стеноз, а не функциональную патологию - им показана сфинктеротомия. Результаты исследования EPISOD [15] показали, что пациентам с типом III показана стимуляция СО, а не сфинктеротомия. Поэтому Консенсусом IV рекомендуется использовать термин «подозреваемое функциональное нарушение желчного протока СО» для пациентов с постхолецистэктомической болью и с объективными результатами лабораторно-инструментальных исследований (в предыдущем Консенсусе - тип дисфункции СО II) [13].
Е1b. Диагностические критерии функциональных расстройств СО билиарного типа:
- Критерии желчной боли.
- Повышенные ферменты печени или расширенный желчный проток.
- Отсутствие конкрементов желчного протока или другой структурной патологии.
Вспомогательные критерии:
- Нормальные показатели амилазы/липазы.
- Патологические показатели манометрии СО.
- Результаты гепатобилиарной сцинтиграфии.
С учетом различий в клинической картине пациентов с дисфункцией СО классифицируют на три категории:
- При изолированной дисфункции сфинктера холедоха развиваются билиарные боли. Боль локализуется в эпигастрии или правом подреберье с иррадиацией в спину или правую лопатку.
- При преимущественном вовлечении в процесс сфинктера панкреатического протока – панкреатические. Боль локализуется в левом подреберье с иррадиацией в спину, уменьшающаяся при наклоне вперед.
- При патологии общего сфинктера – сочетанные билиарно-панкреатические боли. Боль опоясывающая.
Гепатобилиарная сцинтиграфия включает внутривенную инъекцию радионуклеотида и получение кривых временной активности для его экскреции по всей гепатобилиарной системе. Этот метод был использован для оценки скорости потока желчи в двенадцатиперстную кишку и для поиска каких-либо доказательств обструкции СО. Интерпретация результатов исследований затруднена из-за использования различных протоколов испытаний, диагностических критериев и категорий пациентов, а также при проведении сфинктеротомии не учитывались результаты манометрии. В исследованиях оценивались различные параметры: время до пиковой активности, значения склона и печеночный клиренс с заранее установленными временными интервалами, время исчезновения протока желчи, время появления в дуоденальной полости и время прохождения печеночных ворот до 12- перстной кишки [3].
Лабораторно-инструментальные признаки дисфункции СО:
- изменение уровня печеночных и/или панкреатических ферментов (2-кратное превышение нормального уровня аспартатаминотрансферазы и/или щелочной фосфатазы по крайней мере при 2-кратных исследованиях);
- замедление выведения контрастного вещества из холедоха при ЭРХПГ (>45 мин);
- расширение холедоха (>12мм) или главного панкреатического протока.
В настоящее время наиболее достоверным методом изучения функции СО является эндоскопическая манометрия СО. При этом возможно раздельное канюлирование холедоха и Вирсунгова протока с проведением манометрии их сфинктеров, что позволяет выделить преимущественно билиарный или панкреатический тип расстройств, а также установить этиологию рецидивирующих панкреатитов у больных, перенесших холецистэктомию и папиллотомию. Признаками дисфункции СО являются: повышение базального давления в просвете сфинктеров (выше 30-40 мм рт.ст.), повышение амплитуды и частоты фазовых сокращений (тахиоддия); увеличение частоты ретроградных сокращений. Следует учитывать, что длительно существующие функциональные расстройства в желчевыводящей системе могут приводить в дальнейшем к гипокинезии ЖП с застоем желчи, нарушению ее коллоидной стабильности и камнеобразованию, т.е. к формированию желчнокаменной болезни. Кроме того, застой желчи в ЖП на фоне дисфункции СО может способствовать присоединению инфекции, т.е. способствует возникновению холецистита. Следующим важным моментом является предрасположенность к синдрому холестаза. Так, длительно существующий спазм СО может приводить к проявлениям холестаза, вторичному поражению печени (холестатический гепатит, вторичный билиарный цирроз).
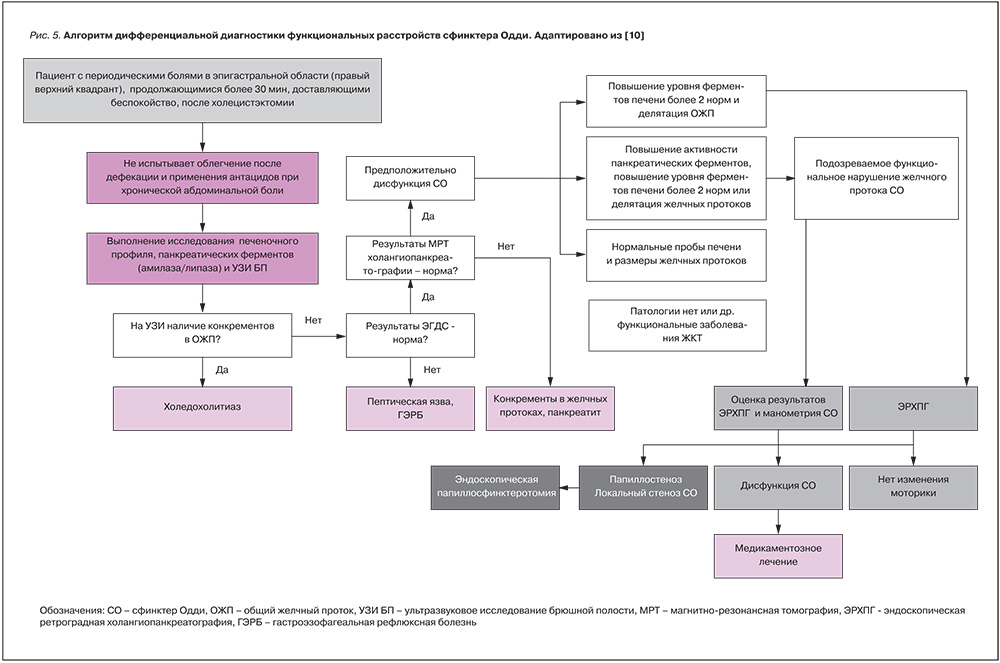
На рис. 4 предлагается алгоритм обследования пациентов с постхолецистэктомической билиарной болью.
Больным с доказанной билиарной непроходимостью должна быть назначена билиарная сфинктеротомия. Если уровень доказательств не достаточен, то проводятся дальнейшие исследования с манометрией и сцинтиграфией.
Функциональное расстройство СО панкреатического типа
Идея о том, что функциональное расстройство СО панкреатического типа может вызвать панкреатические боли и панкреатит, очень популярна. Кажется логичным предположение Консенсуса IV относительно того, что гипертония сфинктера может вызывать боли в ЖП. Конкременты в сфинктере вызывают панкреатит в таких клинических ситуациях, как опухоли сосочка, камни в протоке и муцинозно-кистозные новообразования. Кроме того, опиаты также усиливают давление сфинктера и вызывают приступы панкреатита. Наконец, у пациентов с необъяснимыми приступами панкреатита часто оказывается повышенным давление сфинктера поджелудочной железы [3]. Доказательством того, что повышенное давление сфинктера на самом деле вызывает панкреатит, является аномальная активность сфинктера и разрешения приступов после абляции сфинктера. Ранее небольшие когортные исследования показывали, что после проведенной эндоскопической или хирургической сфинктеротомии рецидив панкреатита наступал менее чем у одной трети пациентов. Более поздние исследования показывают, что панкреатит рецидивирует примерно у 50% пациентов с более длительным наблюдением [3]. Недавнее проспективное исследование показало 50% -ный показатель рецидива через 2 года после сфинктеротомии у пациентов с повышенным давлением СО [14]. В ряде случаев отсутствовала положительная динамика клинических признаков при проведении панкреатической и билиарной сфинктеротомии. Таким образом, целесообразность проведения сфинктеротомии требует оценки результатов мониторирования клинических проявлений в динамике. Остается возможным то, что обнаружение аномалии сфинктера у этих пациентов является эпифеноменом (побочным явлением), результатом предыдущих неуточненных воздействий. Тот факт, что у многих пациентов, в конечном итоге, развиваются признаки хронического панкреатита, указывает на то, что основной патогенез болезни не изменяется.
Диагностика и критерии функционального расстройства СО панкреатического типа
Дискинезия СО панкреатического типа может рассматриваться у пациентов с документированным острым рецидивирующим панкреатитом после всесторонней оценки реальных причин и поиска аномалий развития при повышенном панкреатическом давлении, подтвержденным манометрией.
E2. Диагностические критерии для функционального расстройства СО панкреатического типа следующие:
- Документированные повторяющиеся эпизоды панкреатита (типичная боль сопровождающаяся повышением уровней амилазы или липазы > 3 раз от нормы и / или визуальное доказательство острого панкреатита).
- Другие этиологии панкреатита исключены.
- Негативное эндоскопическое УЗИ.
- Аномальная манометрия сфинктера.
Измерение размера поджелудочной железы по данным магниторезонансной холангиопанкреатографии (МРХПГ) или эУЗИ до и после внутривенной инъекции секретина было использовано для демонстрации дисфункции сфинктера. В одном из отчетов говорится, что результаты не коррелируют с манометрией сфинктера, но могут предсказать результат сфинктеротомии у пациентов с ранее необъяснимым панкреатитом. Этот тест заслуживает дальнейшей оценки [3]. На сегодняшний день роль ЭРХПГ с манометрией у пациентов с подозрением на боль поджелудочной железы без доказательств панкреатита не доказана. Пациенты с одним эпизодом необъяснимого острого панкреатита не должны подвергаться рискам ЭРХПГ, потому что следующий эпизод болей может вообще не произойти или произойти через достаточно долгое время. Аналогично нет четких рекомендаций для лечения дисфункций СО у пациентов с хроническим панкреатитом. Оптимальный подход для пациентов с необъяснимым рецидивирующим острым панкреатитом нуждается в уточнении строгими исследованиями с длительным наблюдением. В настоящее время представляется разумным рассматривать ЭРХПГ со сфинктеротомией, когда результаты манометрии отличаются от ненормальных. Билиарная сфинктеротомия сама по себе эффективна как двойная сфинктеротомия и, вероятно, снижает краткосрочные и долгосрочные риски. Пациенты должны понимать значительные риски и неопределенные выгоды [3].
На рис. 5 представлен общий алгоритм дифференциальной диагностики функциональных расстройств СО. В основе алгоритма заложен принцип последовательно направленных действий врача в зависимости от результатов проведенных лабораторных и инструментальных исследований. Результатом этих действий является постановка диагноза.
ЛЕЧЕНИЕ ДЖВП
Симптомы, свидетельствующие о ДЖВП, часто разрешаются спонтанно [15], поэтому раннее вмешательство необоснованно. Пациенты могут ответить на фармакотерапию с применением таких препаратов как спазмолитики, нейромодуляторы или урсодезоксихолевая кислота, хотя их эффективность не была доказана в достаточной степени. Холецистэктомия обоснована в случаях, когда эти методы не помогают, а у пациента выявляются серьезные симптомы. Зарегистрированные результаты по оперативному вмешательству сильно различаются [3]. Улучшение происходит примерно у 80% пациентов, но большинство исследований имеют низкое качество с несколькими потенциальными отклонениями. Ни в одном исследовании нет ограниченного вмешательства пациентам с негативными заключениями эУЗИ. Было проведено всего лишь одно небольшое рандомизированное исследование, подтверждающее эффективность холецистэктомии [3].
Прогностическое значение ХЦК - теста находится под вопросом. «Слепая» холецистэктомия на основе клинических симптомов без оценки фракции выброса ЖП приводит в 90% случаев к устранению болей. Многим пациентам с подозреваемым функциональным расстройством ЖП не помогает холецистэктомия. Об этом свидетельствует значительное количество тех, кто позже страдает «постхолецистэктомическим синдромом», и кому ставят диагноз дисфункция СО. Имеющиеся данные свидетельствуют о том, что холецистэктомия может приводить к облегчению симптомов у многих пациентов с некалькулезной билиарной болью, а фракция выброса ЖП у этих пациентов часто бывает низкой. Тем не менее, необходимы более строгие исследования, чтобы определить, какие пациенты могут получить облегчение, а также уточнить прогнозируемую ценность теста ХЦК-С ХСГ.
При функциональных расстройствах СО билиарного типа из-за рисков и неопределенностей, связанных с инвазивными подходами, важно сначала попробовать консервативное лечение. Было показано, что препараты на основе нифедипина, ингибиторов фосфодиэстеразы 5-го типа, тримебутина, гиосцина бутилбромида, октреотида и оксида азота уменьшают давление базального сфинктера при дисфункции СО [3]. H2-антагонисты, габексата мезилат, улинастатин и гастрокинетические агенты также проявляли ингибирующее действие на подвижность сфинктера. Амитриптилин, как нейромодулятор, успешно использовался вместе с простыми анальгетиками. Обнадеживающие результаты дало испытание дулоксетина [3]. Французская группа исследователей смогла избежать сфинктеротомии у 77% пациентов с подозрением на дисфункцию СО, используя лечение тримебутином и нитратами [16].
По рекомендациям Консенсуса IV, пациентов с доказанной обструкцией СО (в раннем Консенсусе - тип дисфункции СО I) следует лечить эндоскопической сфинктеротомией без манометрии. Доказательная база для билиарной сфинктеротомии у пациентов с менее объективными клиническими симптомами (в раннем Консенсусе - тип дисфункции СО II) не является достаточной. Многие исследования были ретроспективными, не слепыми и не использовали объективные оценки [1, 3]. Исследование EPISOD показало, что нет достаточных причин для выполнения манометрии или сфинктеротомии у пациентов с нормальными результатами лабораторно-инструментальных исследований (в раннем Консенсусе - тип дисфункции СО III) [13]. Необходимы достаточно весомые предикторы для сфинктеротомии у пациентов с «предполагаемым функциональным расстройством СО билиарного типа» (в раннем Консенсусе - тип дисфункции СО II). Freeman и его коллеги [11] показали, что нормальные результаты панкреатической манометрии, задержка опорожнения желудка, ежедневное употребление опиоидов и возраст моложе 40 лет предсказывают плохие результаты сфинктеротомии. Сообщалось, что пациенты с большей вероятностью подвергаются лечению, если их боль не была непрерывной, если она сопровождалась тошнотой и рвотой, и если боли не появлялись в течение 1 года после холецистэктомии [3].
Пациенты с рецидивирующим острым панкреатитом, окончательный диагноз у которых остается неясным после детального исследования, должны быть предупреждены о том, что боли могут прекратиться спонтанно, и, если они повторятся, они обычно проходят по одному и тому же типу и редко угрожают жизни. Им следует рекомендовать избегать факторов, которые могут ускорить появление боли (например, алкоголь, опиаты). Хотя известно, что некоторые лекарства (такие как спазмолитики и блокаторы кальциевых каналов) расслабляют сфинктер, но при этом не было проведено никаких испытаний по их использованию. Раньше холецистэктомия часто рекомендовалась после двух необъяснимых приступов панкреатита, предполагая, что боли вызывали небольшие камни или микролитиаз. Теперь этот подход представляется менее приемлемым, поскольку их легче исключить с помощью современной визуализации на эУЗИ. Сфинктеротомия поджелудочной железы будет логическим лечением, если дисфункция сфинктера действительно является причиной болевого синдрома. Исторически, полное разделение обоих сфинктеров было сделано открытым трансдуоденальным подходом. Серия случаев с пациентами, которые прошли эту процедуру, позволила заявить о разрешении эпизодического панкреатита у большинства пациентов [3]. Сфинктеротомии поджелудочной железы, выполненные эндоскопически, менее эффективны, чем трансдуоденальная папиллосфинктеротомия. Об этом свидетельствуют повторные манометрические исследования у пациентов с повторяющимися приступами [3]. У пациентов без рецидивирующих симптомов манометрия повторно не проводилась, поэтому неясно, лечение было не эффективно из-за неадекватности сфинктеротомии или из-за неправильного диагноза. Стеноз поджелудочной железы не является редкостью после сфинктеротомии поджелудочной железы, и повторное лечение ЭРХПГ редко решает проблему. Известно, что эндоскопическая билиарная сфинктеротомия снижает давление панкреатического сфинктера во многих случаях, а недавнее проспективное исследование не показало преимущества при проведении сфинктеротомии поджелудочной железы [3]. В настоящее время практикующие врачи и пациенты должны относиться к инвазивным методам лечения с большой осторожностью, признавая краткосрочные и долгосрочные риски и маргинальные доказательства в их пользу. Требуются дополнительные подробные испытания.
Этиотропное лечение дисфункций билиарного тракта назначается, как правило, в фазе обострения процесса, связанного с присоединением инфекции. Из антибиотиков рекомендуется назначать препараты широкого спектра действия, которые поступают в желчь в достаточно высокой концентрации. При недостатке желчи или изменениях ее выделения снижается секреция ферментов поджелудочной железы и самой желчи, а также нарушается процесс пищеварения в двенадцатиперстной кишке. При коррекции гипофункции ЖП применяются лекарственные препараты, усиливающие его моторику. С этой целью могут использоваться холеретики, к числу которых относятся препараты, содержащие желчь или желчные кислоты; синтетические препараты, некоторые фитопрепараты, а также холекинетики. Выбор препарата является очень важным, если не главным вопросом. Он, в частности, зависит от требуемой скорости получения эффекта. Если эффект должен быть быстрым, то лучше использовать холекинетики (значение имеет и доза препарата), а если необходимо длительное курсовое лечение, то предпочтение следует отдавать желчесодержащим препаратам. В случаях, когда одновременно требуется обеспечить противовоспалительный эффект, выбор должен быть сделан в пользу синтетических препаратов, но курсовое лечение ими не должно быть продолжительным. При наличии сопутствующей патологии печени предпочтительным является назначение урсодезоксихолевой кислоты, которая обладает холеретическим и гепатопротективным эффектами.
В терапии гипофункции ЖП могут использоваться препараты с прокинетическим действием, селективные блокаторы кальциевых каналов и миотропные спазмолитики. Следует помнить, что действие этих препаратов, как правило, имеет опосредованный характер (уменьшается либо тонус СО, либо давление в двенадцатиперстной кишке) и дозозависимо, что требует подбора эффективной дозы. В лечении дискинезии ЖП при его нарушенной сократимости применяют диету с достаточным содержанием овощей и лекарственные препараты с холеретическим действием. А при наличии клинических симптомов и неэффективности других методов лечения, согласно положениям, представленным в Консенсусе IV, рекомендуется проведение холецистэктомии. Важное место в системе лечения билиарной дисфункции занимают препараты, способствующие растворению холестериновых желчных камней. К таким препаратам относится урсодезоксихолевая кислота (Гринтерол), которая оказывает воздействие как минимум на 3 звена формирования билиарной дисфункции: уменьшает синтез холестерина в гепатоцитах, повышает экскрецию холестерина с желчью, восстанавливает сократительную функцию желчного пузыря [17]. Курсовая терапия Гринтеролом приводит к редукции болевого синдрома и исчезновению пальпаторной болезненности в зоне проекции ЖП. Лечение препаратом Гринтерол устраняет основные проявления диспептического синдрома. Чувство тяжести в эпигастральной области и горечь во рту у отдельных пациентов сохраняются. В то же время, учитывая, что терапия препаратом Гринтерол приводит к исчезновению болевого и диспептического синдромов, можно предположить, что данное лекарственное средство оптимизирует моторику ЖП. Полученные результаты применения препарата Гринтерол при ДЖВП и БС показали его высокую эффективность (даже при длительности терапии 1,5 мес.) в купировании синдрома абдоминальной боли, желудочной и желчной диспепсии [18].
Таким образом, диагностические подходы к нарушениям со стороны билиарной системы постоянно совершенствуются, расширяется арсенал лекарственных средств, используемых для терапии дискинезий ЖВП. Это обеспечивает широкие возможности практическому врачу в выборе наиболее эффективных и безопасных лекарственных препаратов в зависимости от патогенетических особенностей конкретного расстройства гепатопанкреатобилиарной системы.



