ВВЕДЕНИЕ
Вирус Эпштейна–Барр (ВЭБ) – повсеместно распространенный ДНК-содержащий вирус, относящийся к семейству герпесвирусов человека (герпесвирус 4 типа). Классическим проявлением первичной ВЭБ-инфекции выступает инфекционный мононуклеоз.
Поскольку ВЭБ сохраняется в организме пожизненно, его наличие связывают с разнообразными, обычно неспецифичными, симптомами и жалобами пациентов, не имеющих других объяснений. В научно-практической литературе можно встретить различные термины, описывающие подобное обнаружение ВЭБ-инфекции. Среди них «хроническая», «персистирующая», «реактивированная», «атипичная» формы (так называемый синдром хронической усталости). В большинстве случаев вышеперечисленные диагнозы основываются только на выявлении серологических маркеров перенесенной ВЭБ-инфекции и/или ДНК вируса в слюне или в крови без определения вирусной нагрузки [1–4]. При этом те же лабораторные признаки определяют и латентную ВЭБ-инфекцию.
Дискутабельным выглядит выделение такого состояния, как «хронический инфекционный мононуклеоз» [5]. Обычно этот диагноз устанавливают часто болеющим пациентам и больным с хроническими аденоидитом, тонзиллитом и регионарной лимфаденопатией. Течение такого «хронического инфекционного мононуклеоза» благоприятное и требует поиска других причин хронического воспаления.
Таким образом, вопросы терминологии и трактовки результатов лабораторного обследования при ВЭБ-инфекции имеют важное значение для диагностического процесса, определения прогноза заболевания и принятия решения о необходимости терапии.
Целью нашей работы стала систематизация сведений о проявлениях и диагностике ВЭБ-инфекции.
ОБЩИЕ СВЕДЕНИЯ
Заражение ВЭБ происходит обычно в раннем детстве, реже в подростковом или взрослом возрасте [6]. Инфицирование происходит через слюну, теоретически возможен и половой путь передачи. Описана передача вируса серонегативным реципиентам органов и тканей при трансплантации. Инкубационный период – длительный, 4–8 нед.
Первичная инфекция сменяется хронической инфекцией, обусловленной пожизненной персистенцией ВЭБ. Латентная инфекция у иммунокомпетентных лиц сопровождается периодической реактивацией возбудителя без клинических проявлений, что отличает ВЭБ-инфекцию от других герпесвирусных инфекций (например, вируса простого герпеса или герпеса Зостер).
У ряда пациентов реактивация ВЭБ-инфекции сопровождается клинически значимыми состояниями. Так, у реципиентов органов и тканей после трансплантации может быть прогностически опасная реактивация ВЭБ, требующая превентивной терапии.
У больных с врожденным или приобретенным иммунодефицитом возможно развитие хронической активной формы ВЭБ-инфекции, лимфопролиферативных заболеваний и малигнизации. Обсуждается роль ВЭБ в патогенезе рассеянного склероза и ревматоидного артрита [7–9].
Имеются географические различия в частоте и распространенности различных клинических форм ВЭБ-инфекции.
ПЕРВИЧНАЯ ИНФЕКЦИЯ
У детей раннего возраста чаще наблюдается стертое гриппоподобное течение первичной ВЭБ-инфекции. Чем старше пациент, тем вероятнее развитие классической клинической картины инфекционного мононуклеоза (лихорадка, фарингит, тонзиллит, лимфаденопатия, реактивный гепатит, спленомегалия, отек век). Нередко регистрируется распространенная пятнисто-папулезная или уртикарная сыпь. В клиническом анализе крови обнаруживаются абсолютный лимфоцитоз и атипичные мононуклеары (CD8-лимфоциты).
Такие осложнения острой инфекции, как разрыв селезенки и обструкция верхних дыхательных путей (из-за гипертрофии лимфатической ткани), встречаются редко. В то же время в связи с риском разрыва увеличенной селезенки возвращение спортсменов к тренировкам рекомендуется через 3–4 нед от начала инфекционного мононуклеоза, после УЗИ-контроля [10].
К крайне редким проявлениям первичной ВЭБ-инфекции относятся менингоэнцефалит, невриты, синдром Гийене–Барре, пневмонит, миокардит, панкреатит, гломерулонефрит, гемолитическая анемия, тромбоцитопеническая пурпура и др. [11]. Еще реже встречается Х-сцепленное лимфопролиферативное заболевание, которое характеризуется врожденным селективным дефектом иммунного ответа на ВЭБ. Болезнь сопровождается тяжелым, вплоть до фатального исхода, инфекционным мононуклеозом и/или иммунодефицитом [12].
ЛАБОРАТОРНЫЕ КРИТЕРИИ И ЛЕЧЕНИЕ ОСТРОЙ ПЕРВИЧНОЙ ИНФЕКЦИИ
Для разграничения первичной и перенесенной инфекции традиционно используется серологическая диагностика. Полимеразная цепная реакция (ПЦР) служит вспомогательным методом, поскольку виремия ВЭБ при первичной инфекции может быть непродолжительной, а в латентной стадии – периодической. При типичных клинических и лабораторных признаках диагноз инфекционного мононуклеоза не вызывает затруднений. Однако в ряде случаев интерпретация серологической картины является нетривиальной задачей. Так, первичная ВЭБ-инфекция, кроме традиционного серологического профиля, может проявляться другими сочетаниями показателей гуморального ответа (табл. 1). В этих случаях для уточнения диагноза могут потребоваться дополнительные исследования – анализ на гетерофильные антитела, определение авидности специфических IgG, иммуноблотинг, ПЦР-диагностика [13].
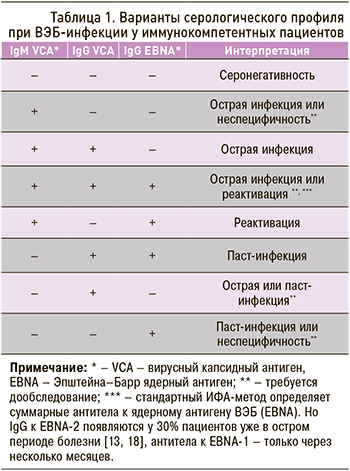
По нашим наблюдениям, классический инфекционный мононуклеоз часто диагностируют на фоне уже появившихся антител к ядерному антигену (IgG EBNA). После проведения дифференциального диагноза с другими причинами мононуклеозоподобного синдрома, а также при отсутствии в анамнезе данных в пользу перенесенного ранее ВЭБ-инфекционного мононуклеоза мы трактуем такую картину как первичную ВЭБ-инфекцию.
Независимо от характера течения первичной ВЭБ-инфекции в большинстве случаев она имеет благоприятный прогноз и разрешается самостоятельно в течение нескольких недель. Хотя противовирусная терапия (ацикловир) временно уменьшает выделение вируса, она не приводит к клиническим преимуществам в прогнозе или длительности заболевания [14].
ЛАТЕНТНАЯ ВЭБ-ИНФЕКЦИЯ
Установлено, что в латентной стадии инфекционного процесса ВЭБ находится и реплицируется в клетках эпителия и лимфоидной ткани ротоглотки [15]. Таким образом, обнаружение вируса в слюне типично для латентной ВЭБ-инфекции и характеризует пожизненную хроническую персистенцию возбудителя. Показано, что концентрация ВЭБ в слюне у одного пациента может различаться даже в течение дня в десятки раз [16]. Учитывая, что вирус сохраняется в лимфоцитах, его можно обнаружить в цельной крови и других биологических жидкостях. Уровень вирусной нагрузки при латентной ВЭБ-инфекции не превышает 100 копий/мл крови.
После перенесенной первичной ВЭБ-инфекции до конца жизни могут наблюдаться высокие титры IgG к капсидному и ядерному антигенам вируса. IgG к ранним антигенам (ЕА) обнаруживают постоянно у 20% здоровых людей [17].
Во время латентной стадии периодически происходит спонтанная бессимптомная реактивация вируса (литическая фаза), которая не сопровождается диагностически значимой вирусной нагрузкой ВЭБ в крови и клиническими симптомами и наблюдается у практически здоровых людей [1, 3]. Серологическим признаком реактивации ВЭБ служит обнаружение IgM к VCA при наличии IgG к EBNA. Кроме того, описаны случаи ложноположительного выявления ВЭБ IgМ к VCA, что наиболее типично во время острой ЦМВ-инфекции [18].
Противовирусная терапия при латентной стадии ВЭБ-инфекции не требуется.
КЛИНИЧЕСКИ ЗНАЧИМЫЕ ФОРМЫ ХРОНИЧЕСКОЙ ВЭБ-ИНФЕКЦИИ
Эти формы обусловлены реактивацией возбудителя, его высокой вирусной нагрузкой и проявляются в нескольких вариантах.
Наиболее изученной формой клинически значимой реактивации ВЭБ-инфекции является посттрансплантационное лимфопролиферативное заболевание (ПТЛЗ), которое обычно встречается у ВЭБ-негативных реципиентов после пересадки ВЭБ-положительного трансплантата. При этом регистрируется клональная пролиферация B-клеток от доброкачественной формы до развития B-клеточной лимфомы, в крови наблюдается высокий уровень ДНК ВЭБ.
Для профилактики ПТЛЗ осуществляют еженедельный мониторинг количества ВЭБ в крови первые 3 мес после трансплантации органов и тканей или гемопоэтических стволовых клеток. При реактивации ВЭБ с вирусной нагрузкой выше 1000 копий в мл начинают профилактическое лечение ганцикловиром или ритуксимабом [19].
Хроническая активная ВЭБ-инфекция (ХАВЭБ) – редкая прогностически неблагоприятная форма инфекционного процесса, при которой поражаются В-, Т-лимфоциты или NK-клетки. Она проявляется персистирующими симптомами инфекционного мононуклеоза (лихорадкой, лимфаденопатией, гепатоспленомегалией, цитопенией). Для нее характерно развитие печеночной недостаточности, возникновение аневризм коронарных артерий и гемафагоцитарного лимфогистиоцитоза вследствие инфильтрации тканей Т-лимфоцитами.
Отдельно выделяются формы ХАВЭБ, при которых имеется высокий уровень вирусной нагрузки ВЭБ, но заболевание проявляется только выраженной гиперчувствительностью к укусам комаров или кожной сыпью по типу фотодерматоза без системных проявлений (hydroa vacciniforme). Особенность сыпи при hydroa vacciniforme – появление гнойничков после пребывания на солнце с последующим образованием рубчиков. Пациентов лечат симптоматически.
Волосистая лейкоплакия языка, наблюдаемая у больных ВИЧ-инфекцией с выраженным иммунодефицитом, обусловлена активной репликацией ВЭБ в эпителиальных клетках ротовой полости.
Лимфоматоидный гранулематоз обусловлен клональной пролиферацией В-клеток, инфицированных ВЭБ, и сопровождается лихорадкой, кашлем, потерей веса, поражением кожи, почек, печени, легких, ЦНС с типичными гистологическими проявлениями.
ВЭБ связан с лимфомой Беркита, лимфомами у больных ВИЧ-инфекцией, лимфомой Ходжкина, раком носоглотки, карциномой желудка, Т-клеточной лимфомой, ангиоцентрической лимфомой назального типа [7, 8, 20].
ЛАБОРАТОРНЫЕ ПОКАЗАТЕЛИ И ЛЕЧЕНИЕ ПРИ КЛИНИЧЕСКИ ЗНАЧИМЫХ ФОРМАХ ХРОНИЧЕСКОЙ ВЭБ-ИНФЕКЦИИ
Основным признаком ХАВЭБ и лимфопролиферативных заболеваний, ассоциированных с ВЭБ, является постоянно высокий уровень вирусной нагрузки возбудителя в крови, высокие титры специфических антител, гипогаммаглобулинемия и клональная пролиферация Т-, В-лимфоцитов и/или NK-клеток. При этом в международном экспертном сообществе нет консенсуса о диагностическом пороге вирусной нагрузки ВЭБ [21]. Типично выявление постоянно высокого количества вируса в динамике наблюдения за больным. Пороговым считается показатель выше 100 копий в 1 мл [7, 9], но чаще у пациентов определяются более высокие уровни ВЭБ (103–105 копий в мл). Рекомендовано определять ВЭБ в цельной крови (лимфоцитах), так как у 20% больных с ХАВЭБ вирус не выявляется в плазме крови [21].
Разграничение форм хронической ВЭБ-инфекции на основе только серологического профиля больных в настоящее время необоснованно вследствие значительной индивидуальной вариабельности гуморального ответа и неспецифичности результатов. Как видно из таблицы 2, серологический профиль при различных вариантах клинически значимой хронической ВЭБ-инфекции практически не различается, однако в отличие от латентной формы ВЭБ-инфекции в этих случаях регистрируют снижение уровня антител к ядерному антигену и увеличение – к капсидному и раннему антигенам.

Лечение клинически значимых форм хронической ВЭБ-инфекции жизненно необходимо. Для терапии используются различные схемы, включающие противовирусные средства (ацикловир, ганцикловир и др.), химиотерапию (бортезомид, циклоспорин А), высокие дозы глюкокортикостероидов, таргетную терапию моноклональными антителами, таргетную клеточную иммунотерапия [9, 21, 22].
Наиболее кардинальный и действенный метод лечения ХАВЭБ – трансплантация гемопоэтических стволовых клеток (ТГСК).
ЗАКЛЮЧЕНИЕ
Заболевания, связанные с клинически значимыми формами хронической ВЭБ-инфекции, встречаются редко; течение их тяжелое, потенциально опасное для жизни. Лечение при этом комплексное, включающее противовирусную и гормональную терапию, иммунотерапию, ТГСК.
У большинства здоровых людей имеет место латентная хроническая ВЭБ-инфекция, для которой типично выявление IgG к ВЭБ, обнаружение ДНК ВЭБ в слюне, моче, либо ДНК ВЭБ в крови менее 100 копий/мл. Неспецифические клинические проявления (например, мононуклеозоподобный синдром, хронический тонзиллит, регионарная лимфаденопатия, субфебрилитет, повторные респираторные заболевания и др.) при указанных лабораторных показателях не свидетельствуют об активации хронической ВЭБ-инфекции.
Для подтверждения диагноза хронической активной ВЭБ-инфекции, определения прогноза и принятия решения о терапии необходимо учитывать динамику клинических проявлений заболевания, результаты серологического исследования и количественного определения ДНК ВЭБ в крови.



